Nyeri masih terus menjadi hambatan yang mengancam kesejahteraan pasien, salah satu gejala yang paling sering ditunjukkan oleh pasien di unit gawat darurat. Nyeri menyumbang lebih dari 40% di antara semua keluhan utama di unit gawat darurat dengan nyeri akut tingkat sedang hingga berat menjadi keluhan terbanyak.
Mempertimbangkan fakta tersebut, tampaknya normal untuk berasumsi bahwa institusi manajemen nyeri akan cepat dan efektif. Namun, laporan di semua perawatan menunjukkan bahwa manajemen nyeri yang memadai masih sulit untuk tercapai, dan sebagian besar pasien terus mengalami nyeri meskipun telah menerapkan strategi manajemen nyeri yang disarankan.
Jalur Nyeri
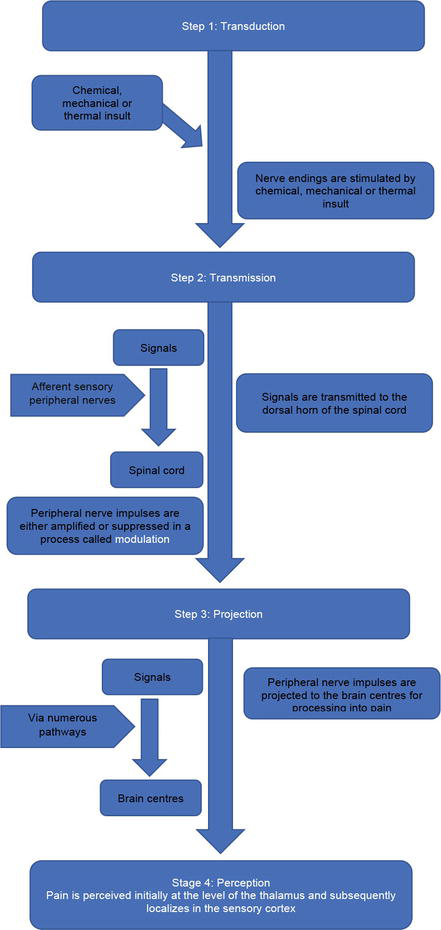
Pada dasarnya, jalur nyeri terdiri dari empat langkah utama, termasuk transduksi, transmisi, proyeksi, dan persepsi, yang semuanya bekerja bersama untuk mencapai kesadaran atau sensasi nyeri.
Nyeri dimulai dengan stimulasi ujung saraf khusus (nosiseptor) oleh zat kimia, mekanik, atau termal dalam proses yang disebut transduksi, diikuti oleh transmisi sinyal-sinyal ini ke sumsum tulang belakang (kornu dorsalis) melalui saraf sensorik perifer aferen. Saraf sensorik perifer aferen terdiri dari dua jenis utama, serat delta A bermielin dan serat C tidak bermielin, yang badan selnya berada di sumsum tulang belakang. Serat delta A bermielin diketahui terlokalisasi dan menghantarkan dengan cepat, sedangkan serat C tidak bermielin menghantarkan dengan lambat tetapi lebih difus. Impuls saraf perifer yang dihasilkan diperkuat atau ditekan dalam proses yang disebut modulasi. Setelah modulasi, sinyal-sinyal ini selanjutnya diproyeksikan melalui berbagai jalur ke pusat otak untuk diproses menjadi nyeri. Persepsi dan lokalisasi nyeri diperkirakan terjadi pada tingkat thalamus dan korteks sensorik.
Secara teori, nyeri mengacu pada pengalaman terpusat yang dihasilkan dari nosisepsi di saraf perifer. Jalur nyeri pada dasarnya kompleks dan mencolok dalam arti bahwa ada beberapa persimpangan bagi faktor intrinsik dan ekstrinsik untuk mengendalikan sifat, amplitudo, lokasi, dan durasi sinyal sensorik asli. Akibatnya, memori nyeri dipengaruhi oleh banyak faktor termasuk intensitas kejadian nyeri, lingkungan, ekspektasi nyeri, dan pola perilaku pasien. Sistem saraf diketahui bersifat neuroplastik atau neuro-pliabel. Ini menunjukkan perubahan atau adaptasi fungsi biokimia dan fisiologis sistem saraf sebagai respons terhadap stimulus. Implikasi dari fenomena ini adalah bahwa respons yang ditunjukkan oleh sistem saraf dapat dimodifikasi oleh stimulus eksternal atau internal. Kerugian dari tindakan sistem saraf ini adalah dapat mempersulit diagnosis dan pengurangan rasa sakit. Dengan demikian, rasa sakit adalah proses neurofisiologis yang kompleks yang dapat dimodulasi, diperkuat, dan diinterupsi.
Manajemen Nyeri
Tantangan dalam Manajemen Nyeri secara Farmakologis
Tantangan yang menghambat strategi manajemen nyeri secara farmakologis dikategorikan menjadi lima, termasuk kesalahan pengenalan dan kuantifikasi nyeri, faktor pasien, faktor praktisi, faktor obat, dan kesenjangan antara bukti ilmiah dan aplikasi klinis.
Kesalahan pengenalan dan kuantifikasi nyeri
Kunci keberhasilan intervensi nyeri adalah kemampuan untuk mengenali dan mengukur nyeri secara akurat. Nyeri seringkali tidak dikenali sebagaimana mestinya, tidak dilaporkan dan tidak terdeteksi, terutama pada pasien nonverbal dan pasien dengan kesulitan komunikasi atau gangguan kognitif.
Pada pasien yang dapat berkomunikasi secara verbal, pengenalan dan pengukuran nyeri bergantung pada penilaian individu tersebut selain indikator fisiologis nyeri. Di sisi lain, pengenalan dan pengukuran nyeri yang akurat pada pasien nonverbal atau gangguan kognitif bergantung pada praktisi atau penyedia layanan kesehatan. Beberapa pasien dengan kesulitan komunikasi seperti yang terlihat di unit perawatan intensif (ICU) menyampaikan nyeri menggunakan isyarat lain seperti memberi sinyal dengan mata, gerakan kaki, menjaga daerah nyeri, dan melakukan kontak fisik dengan praktisi. Oleh karena itu, perilaku ini dimasukkan ke dalam skala nyeri untuk pasien ICU yang disedasi. Praktisi juga telah menggunakan pengganti dan uji analgesik untuk menilai nyeri.
Keberhasilan mengenali nyeri bergantung pada keahlian praktisi. Selain itu, kesalahan pengenalan dan kuantifikasi nyeri dapat terjadi akibat ketidakmampuan pasien untuk mengekspresikan nyeri bahkan setelah mengalami episode nyeri potensial, atau karena pasien tidak menunjukkan tanda-tanda nyeri yang konsisten.
Faktor pasien
Ada perbedaan dalam respons pasien terhadap nyeri dan strategi manajemen nyeri, sehingga, mengharuskan perlunya memahami kekhasan setiap pasien yang mengalami nyeri.
Pemeriksaan riwayat pasien yang tepat dan pengetahuan yang memadai tentang informasi pasien sangat penting ketika mempertimbangkan pilihan regimen manajemen nyeri. Beberapa penelitian telah melaporkan demografi seperti usia, jenis kelamin, dan perbedaan budaya serta ras sebagai respon terhadap nyeri dan ini harus diingat. Selain itu, respons pasien terhadap nyeri dipengaruhi oleh pengalaman nyeri sebelumnya, sifat cedera, dan adanya kondisi yang menyebabkan gangguan sensorik atau kesulitan komunikasi. Ini berpotensi mempersulit strategi manajemen nyeri farmakologis. Oleh karena itu, memahami dan memperlakukan setiap pasien sebagai unik sangat penting untuk pengurangan nyeri yang berhasil.
Faktor Personel
Pemahaman yang memadai tentang nyeri, fisiologinya, mitos dan kesalahpahaman, etika, pengenalan, dan kuantifikasi serta manajemen sangat penting bagi setiap personel manajemen nyeri. Meskipun ini jelas merupakan standar, informasi dalam literatur mengungkapkan bahwa ada defisit pengetahuan yang luas di antara sebagian besar praktisi nyeri dan penyedia layanan kesehatan.
Di lingkungan rumah sakit, penyediaan manajemen nyeri bergantung pada perawat terlatih yang sering mengikuti resep dokter. Di lingkungan non-rumah sakit seperti rumah perawatan dan rumah pasien, manajemen nyeri dilakukan oleh pasien atau pengasuh jika terjadi morbiditas dan gangguan kognitif. Dalam semua kasus tersebut, pengetahuan yang tepat tentang agen farmakologis, cara kerjanya, durasi efek, dosis yang dianjurkan, dan efek samping sangat penting tetapi jarang dicapai. Beberapa penelitian telah menunjukkan buruknya strategi manajemen nyeri yang dilakukan oleh perawat, yang disebabkan oleh kurangnya edukasi, kesalahan dalam penilaian nyeri, dan efek samping opioid.
Faktor obat
Pemilihan agen farmakologis untuk manajemen nyeri dipengaruhi oleh efikasi, biaya, respon pasien, dan preferensi praktisi. Manajemen nyeri seringkali tidak efektif karena kesalahan penggunaan yang diakibatkan oleh dosis yang kurang, teknik pemberian yang buruk, dan ketidakkonsistenan waktu pemberian.
Untuk meminimalkan komplikasi akibat penggunaan analgesia tunggal dan mencapai analgesia seimbang, berbagai kelas agen dikombinasikan secara multimodal. Meskipun kompleks, keuntungan yang disebutkan mencakup analgesia yang efektif dan efisien, dan kemungkinan, pengurangan dosis satu atau lebih obat individual. Namun, jika disalahgunakan, obat-obatan ini dapat menghambat efektivitas analgesia dan dengan demikian menjadi penghalang bagi manajemen nyeri yang efektif.
Kesenjangan antara bukti ilmiah dan aplikasi klinis
Meskipun ada banyak regimen analgesik yang terbukti secara ilmiah untuk mitigasi nyeri, manajemen nyeri yang efektif belum tercapai secara memadai di seluruh pengaturan perawatan. Tampaknya rekomendasi berbasis bukti belum dimasukkan dengan benar dalam praktik klinis, sehingga, menyajikan celah yang jelas antara rekomendasi ilmiah pada strategi manajemen nyeri dan aplikasi dalam pengaturan perawatan. Mendukung klaim ini adalah studi Bennetts et al. yang menunjukkan bahwa staf departemen gawat darurat Australia mengenali kesenjangan antara rekomendasi dan nyeri berbasis praktik sehari-hari sebagai penghalang untuk manajemen nyeri yang efektif.
Selain itu, laporan Glajchen menggarisbawahi kesenjangan pengetahuan sebagai penghalang dokter untuk menghilangkan nyeri yang efektif. Kelangkaan dalam penggabungan temuan berbasis bukti dalam praktik aktual mungkin didorong oleh kurangnya kesadaran dan defisit pengetahuan tentang regimen manajemen nyeri optimal yang terbukti secara ilmiah dan terus berkembang.
Lebih lanjut, kurangnya penerapan temuan ilmiah dalam pengaturan perawatan mungkin juga disebabkan oleh banyaknya bukti ilmiah berkualitas rendah yang tidak memenuhi standar yang dipersyaratkan untuk diterapkan dalam pedoman klinis manajemen nyeri. Pengamatan tersebut mendukung perlunya penelitian berkualitas tinggi menggunakan metode yang lebih baik, uji coba acak, dan kolaborasi penelitian yang efisien.
Asam Mefenamat dan Solusi untuk Nyeri di Masa Depan
Asam mefenamat, yang dikenal karena sifat antiinflamasi dan analgesiknya, telah digunakan secara luas selama setengah abad terakhir. Asam mefenamat, seperti NSAID lainnya, menghambat sintesis prostaglandin, aspek penting yang berkontribusi terhadap efek pereda nyeri, penurun demam, dan antiinflamasinya, yang juga dimiliki oleh obat-obatan dalam kategori ini. Meskipun tersedia dalam berbagai bentuk seperti tablet dan suspensi, pemberian asam mefenamat secara oral dapat menyebabkan efek samping lambung yang serius, yang berpotensi menyebabkan perdarahan gastrointestinal.
Penggunaan strategi prodrug dapat mengurangi ketidaknyamanan gastrointestinal yang terkait dengan asam mefenamat, meningkatkan laju penyerapannya, menyembunyikan rasa tidak enaknya, dan memperpanjang durasi efektivitasnya.
Apa itu Prodrug?
Konsep prodrug pertama kali diperkenalkan dalam kimia medisinal oleh Albert pada tahun 1951. Ia mendefinisikan prodrug sebagai molekul yang tidak memiliki aktivitas biologis inheren tetapi dapat berubah menjadi obat yang aktif secara biologis selama berbagai tahap metabolismenya.
Prodrug adalah zat yang tidak menunjukkan aktivitas biologis secara independen; zat tersebut perlu mengalami reaksi kimia atau enzimatik untuk menjadi senyawa aktif. Perancangan prodrug telah berhasil meningkatkan karakteristik fisikokimia dan biologis serta selektivitas target berbagai senyawa atau obat yang aktif secara farmakologis. Prodrug dikembangkan untuk mengatasi masalah yang dihadapi oleh obat induk. Prodrug dibuat untuk memodifikasi parameter farmakokinetik atau sifat fisikokimia. Tujuan perancangan prodrug dapat berbeda-beda. Prodrug yang ideal harus stabil secara kimia dalam bentuk sediaan yang diformulasikan, melepaskan obat pada lokasi target, dan memiliki promoitas non-toksik.
Berbagai Pendekatan untuk Pengembangan Obat Asam Mefenamat
- Durga Prasad Kemisetti dkk., melaporkan Sintesis Prodrug Asam Mefenamat dan Evaluasi In-vivo-nya. Pendekatan prodrug saat ini merupakan metode yang populer dalam pengembangan obat baru. Penelitiannya berfokus pada pengembangan dan investigasi prodrug asam mefenamat. Prodrug ini berhasil disintesis dan dikarakterisasi berdasarkan berbagai parameter, menunjukkan aktivitas antiinflamasi yang lebih baik dan menawarkan perlindungan yang lebih baik terhadap ulkus dibandingkan dengan obat standar.
- Kamal Shah dkk., melaporkan Sintesis, Kinetika, dan Evaluasi Farmakologis dari prodrug mutual asam mefenamat. Sebuah prodrug mutual baru (MA-P) yang menggabungkan asam mefenamat (MA) dan parasetamol (P) telah dibuat sebagai NSAID gastro-sparing tanpa efek samping ulserogenik. Temuan penelitian tersebut menunjukkan bahwa ester MA-P memiliki indeks ulkus yang lebih unggul dibandingkan dengan obat induknya. Dalam studi ini, prodrug mutual MA-P dibuat, disintesis, dan dinilai sebagai NSAID yang lebih aman. Senyawa ini terbukti stabil secara kimia dan biobiliabel, mempertahankan efek antiinflamasi sekaligus mengurangi ulserogenisitas secara signifikan dibandingkan dengan campuran fisik.
- Kamal Shah dkk., melaporkan Evaluasi prodrug mutual asam mefenamat. Prodrug mutual berbasis asam mefenamat dengan mentol dan timol telah dikembangkan sebagai NSAID gastro-sparing yang dirancang untuk mencegah efek samping ulserogenik. Struktur ester hasil sintesis ini dikonfirmasi menggunakan IR, 1H NMR, dan spektroskopi massa. Temuan menunjukkan bahwa prodrug hasil sintesis stabil secara kimia, biolabil, dan memiliki lipofilisitas optimal. Prodrug ini menunjukkan indeks ulkus yang lebih unggul dibandingkan dengan obat induknya.
- Mina Javanbakht et al., melaporkan Sintesis, karakterisasi dan evaluasi in-vitro dari produk polimer baru asam mefenamat. Dalam penelitian ini, serangkaian produk polimer baru asam mefenamat diciptakan untuk mengurangi efek sampingnya dan berpotensi membentuk sistem yang dapat berguna untuk mengembangkan produk polimer yang sensitif terhadap pH untuk aplikasi pelepasan terkontrol.
Strategi prodrug merupakan pendekatan yang serbaguna dan efektif untuk mengatasi keterbatasan NSAID seperti asam mefenamat. Strategi yang memungkinkan relevansi asam mefenamat untuk mengatasi berbagai tantangan dalam manajemen nyeri, khususnya dalam segi farmakologis.
Referensi:
- Watt-Watson J, Stevens B, Garfinkel P, Streiner D, Gallop R. Relationship between nurses’ pain knowledge and pain management outcomes for their postoperative cardiac patients. Journal of Advanced Nursing. 2001;36:535-545
- Guru V, Dubinsky I. The patient vs caregiver perception of acute pain in the emergency department. The Journal of Emergency Medicine. 2000;18(1):7-12
- International Association for the Study of Pain. IASP’s Proposed New Definition of Pain: Released for Comment. 2019. Available from: https://www.iasp-pain.org/PublicationsNews/NewsDetail.aspx?ItemNumber=9218 [Accessed: 16 August 2020]
- Díaz-González F, Sánchez-Madrid F. Nsaids: Learning new tricks from old drugs. Eur J Immunol [Internet]. 2015;45(3):679–86. Available from: http://dx.doi.org/10.1002/eji.201445222.
- Vane JR, Botting RM. Mechanism of action of anti-inflammatory drugs. Scand J Rheumatol [Internet]. 1996;25(sup102):9–21. Available from: http://dx.doi.org/10.3109/03009749609097226.
- Durga prasad kemisetti, sarangapani manda, jithan aukunuru, krishna mohan chinnala, naga kishore rapaka. Synthesis of prodrugs of mefenamic acid and their in vivo evaluation. International Journal of Pharmacy and Pharmaceutical Sciences. 2014 Jun 15;6(7):437–42.
- Kamal shah . Sushant k. Shrivastava and pradeep mishra. Synthesis, kinetics and pharmacological evaluation of mefenamic acid mutual prodrug. Acta poloniae pharmaceutica -drug research. 2013;70:905–11.
- Mina javanbakht1 mb. Synthesis, characterization and in-vitro evaluation of novel polymeric prodrugs of mefenamic acid. Chemical review and letters. 2024 jan 14;7:45–52.
